专家介绍:

漆泓
中南大学湘雅医院心内科副主任医师,内科学副教授,医学博士。
美国加州大学洛杉矶分校海港医疗中心访问学者,美国心脏协会(AHA)国际动脉粥样硬化疾病分会会员,美国心血管大学协会(ACC)会员,美国心血管CT协会(SCCT)会员,中华医学会心血管病分会第十一届委员会心衰学组委员,中国医疗保健国际交流促进会心脏重症分会委员,湖南省医师协会心血管内科医师分会血脂与动脉粥样硬化学组委员,湖南省心理卫生协会双心治疗专业委员会专家委员。湘雅医院心血管专科规范化培训基地教学主任,湘雅医院心内科中国心衰示范中心筹备负责人。美国心脏协会基础生命支持及高级生命支持课程导师,湘雅医院医学模拟教学课程导师,中国医师人文医学职业技能课程师培认证导师。

2019年8月31日,欧洲心脏病学会(European Society of Cardiology,ESC)和欧洲动脉粥样硬化学 会(European Atherosclerosis Society,EAS)联合发布 了《2019年ESC/EAS血脂异常管理指南》(以下简称 《2019年血脂指南》),是对《2016年ESC/EAS血脂 异常管理指南》(以下简称《2016年血脂指南》)的更新。本文对糖尿病和代谢综合征血脂管理解读。
1.糖尿病与代谢综合征流行病学
糖尿病患者人数将从目前的4.15亿人增加到2030年的5.5亿人,发病人数还在上升。尽管在减少动脉粥样硬化性心血管病风险因素的管理策略方面具有显著优势,但心血管病仍然是2型糖尿病患者发病率和死亡率的主要原因。自1998年到2014年,1型糖尿病和2型糖尿病患者的致命性心血管病预后显著下降。糖尿病本身是心血管病的独立危险因素,与较高的心血管病风险相关,女性更是如此。在过去的几十年里,有糖尿病和没有糖尿病的个体之间的心血管疾病风险的差异已经大大缩小了,并且糖尿病和血管结局之间有很强的相关性。最近的数据表明,糖尿病患者的心血管疾病风险平均增加了两倍左右,但是风险根据人群的不同而有很大的差异。以及目前积极的预防性治疗。重要的是,糖尿病和冠心病患者在未来发生心血管疾病的风险要高得多。在2型糖尿病患者中,ASCVD的风险主要取决于靶器官损伤的存在,包括肾病(微量白蛋白尿)、神经病变或视网膜病变,其风险随着病情的增加而增加。高血压、血脂异常、腹部肥胖,非酒精性脂肪性肝病(NAFLD)通常与T2DM共存,并进一步加重其危险性,在T2DM和多个心脏代谢风险因素的人群中最高。重要的是,尽管现代治疗,DM仍伴随着ACS的过度死亡风险。提示冠心病患者预后差,需要加强治疗。如何在临床实践中抓住传统危险因素之外的额外危险是一个值得商榷的问题。一种实用的方法是,如果一个危险因素成员被识别,那么应该对其他组分进行系统的查询。
2. 胰岛素抵抗和2型糖尿病患者血脂异常的特点
糖尿病血脂异常是一组代谢相关的血脂和脂蛋白异常。T2DM中VLDL大颗粒的增多引发了一系列事件,这些事件产生了动脉粥样硬化残余物、小而密LDL,和小TG、富而密HDL颗粒。这些成分不是孤立的异常,而是紧密相连的。低密度脂蛋白和高密度脂蛋白颗粒都表现出不同的组成变化,反映在其功能上。值得注意的是,在2型糖尿病患者中,ApoC-III水平升高。高浓度的ApoC-III可防止TRLs和残余物的清除,导致这些颗粒在循环中的停留时间延长。事实上,TRLs的分解代谢缺陷似乎是导致血浆TGs升高的更重要因素,而不是导致残余颗粒过多的产生率的增加。TRL残余物、小密度LDL和小密度HDL共同构成了致动脉粥样硬化脂质谱,其特征还在于ApoB颗粒数量增加导致ApoB浓度增加。重要的是,TRL包括乳糜微粒、VLDL及其残留物携带一个ApoB分子,也像LDL颗粒一样。因此,由于LDL-C水平可能保持在正常范围内,临床上使用的脂质测量并不总是揭示糖尿病血脂异常的恶性本质。非HDL-C水平可能更好地揭示这一点。空腹或餐后状态下TGS或低HDL-C水平在约一半的2型糖尿病患者中可见,并且也经常出现在腹部肥胖、胰岛素抵抗或糖耐量受损的患者中。表1总结了Mets和2型糖尿病患者的血脂异常。
表1:小结代谢综合征(METs)和2型糖尿病患者血脂异常总结
Apo=载脂蛋白;AsCVD=动脉粥样硬化性心血管疾病;CVD=心血管疾病;HDL-C=高密度脂蛋白胆固醇;LDL-C=低密度脂蛋白胆固醇;TG=甘油三酯;TRLS=富含甘油三酯的脂蛋白。
3. 降脂治疗的证据
3.1低密度脂蛋白胆固醇。
LDL-C是糖尿病患者降脂治疗的主要靶点。在2型糖尿病患者和主要他汀类药物试验中的糖尿病患者亚组中进行的试验一致证明他汀类药物治疗对2型糖尿病患者心血管疾病事件有显著的益处。他汀类药物治疗使每降低1 mmol/L LDL-C, 5年主要心血管疾病事件的发生率降低23%,不管初始LDL-C水平或其他基于meta分析的基线特征如何。CTTmeta分析进一步表明,T2DM患者的相对风险降低程度与非糖尿病患者相当;但是,由于处于较高的绝对风险,绝对效益将更大,从而导致较低的因此,他汀类药物治疗是降低LDL-C和减轻CVD负担的一线治疗方法。
依折麦布可降低约24%的LDL-C,当联合他汀类药物治疗时,可降低主要血管事件的风险。主要血管事件的相对风险降低与LDL-C降低的绝对程度成正比,并与他汀类药物的关系一致。正如预期的那样,在IMPROVE-IT糖尿病患者的亚群中,其主要血管事件发生率高于无糖尿病患者(46%比31%安慰剂组中7年kaplan-meier发生率)。依折麦布对糖尿病患者尤其有效,相对风险降低15%,绝对风险降低5.5%。
PCSK9抑制剂Evolocumab(依洛尤单抗)和Alirocumab可降低约60%的LDL-C水平,当联合他汀类药物治疗时,可降低主要血管事件的风险。在FOURIER研究中,主要血管事件的相对风险降低在糖尿病患者和非糖尿病患者中相似;但是,鉴于糖尿病患者的基线风险较高,绝对风险降低倾向于糖尿病患者(3年内主要血管事件绝对减少2.7%)。值得注意的是,Evolocumab组的LDL-C水平为0.8 mmol/L。Odyssey试验中的ACS患者最近也证明了同样的益处。
最近的研究表明,在接受他汀类药物治疗的患者中,糖尿病的发病率增加。这些观察在孟德尔随机化研究和临床试验中都有发现,尽管在已经处于糖尿病高危的患者(如糖尿病前期患者)中效果最明显。这些观察不应减少我们对患者治疗的关注,因为心血管事件减少的总体益处仍然存在,并且大大超过糖尿病发病率的增加。在随机对照试验中,依折麦布和PCSK9抑制剂均未被报道增加糖尿病的风险。
3.2甘油三酯和高密度脂蛋白胆固醇。
由于其多方面的影响,改变生活方式是改善遗传性血脂异常的第一选择。在大多数情况下,减肥是最有效的措施,因为它对血浆和高密度脂蛋白水平有非常显著的影响,同时TC和LDL-C水平略有下降。中重度有氧运动是一种通过降低甘油三酯(TG)水平和增加HDL-C浓度来改善血脂分布的方法。在饮食构成方面,除了需要消除反式脂肪外,现有证据支持减少饱和脂肪的摄入和用不饱和脂肪替代饱和脂肪,以及用富含纤维的食物如水果、蔬菜和全谷物替代大部分精制淀粉食物和单糖。
治疗取得的临床效益。高TG和低HDL-C水平(常与糖尿病一起出现)仍然是一个争论的问题,因为非诺贝特治疗对主要结局(MACE)的影响在领域和在2型糖尿病队列中进行的一致性研究中均为阴性。在对FIELD研究的事后分析中,非诺贝特降低了27%的CVD事件TGS[~2.3 mmol/L(200 mg/dl)]和HDL-C水平升高(NNT=23)。416 ACCORD试验证实了以下情况:TG水平在第三高值的患者[~2.3 mmol/L(200 mg/dl)]和HDL-C水平在第三低值的患者[<=0.4 mmol/L(<=34 mg/dl)],占所有参与者的17%,似乎受益于非诺贝特的联合辛伐他汀。
最近,ACCORD脂质研究参与者的试验后随访报告了非诺贝特对基线水平为HTG和低HDL-C的人群的有益作用。与这些发现一致,对11590名2型糖尿病患者进行的预防心血管病的贝特类荟萃分析显示,贝特类显著降低了21%的非致命性心肌梗死风险,但对总体死亡率或冠状动脉死亡率没有影响。在贝特类心血管病预后试验中,风险降低似乎与非HDL-C降低的程度成正比。
总的来说,现有的数据表明,患有动脉粥样硬化性血脂异常的糖尿病患者可以从TG降低治疗中获益,作为他汀类药物治疗的补充。正在进行的突出试验是探索一种新的选择性PPA-A调节剂培马贝特的疗效。应用他汀类药物降低约10000例糖尿病合并动脉粥样硬化性血脂异常患者的心血管疾病预后。
在接受他汀类药物治疗的高血浆甘油三酯水平患者中,在他汀类药物治疗中添加Omega-3脂肪酸对心血管疾病的影响的数据有限。REDUCE-IT 试验检测了8179例服用他汀类药物的HTG高危患者中,乙酰icosapent 2g b.i.d.对cv事件的影响。在中位数4.9年内,心血管死亡、非致命性心肌梗死、非致命性卒中、冠状动脉血运重建或不稳定心绞痛的综合主要转归显著(p<0.001)减少25%,相应的绝对减少4.8%,这被房颤或心房扑动住院的绝对风险增加1%所抵消。STRENGTH试验正在调查除了他汀类药物外,omega-3脂肪酸对高血糖和低hdl-c水平的心血管病高危人群的影响。ASCEND 试验是一项随机的2*2因子设计研究,阿司匹林和omega-3脂肪酸补充剂用于糖尿病患者心血管事件的一级预防,但不是特异性的HTG患者。在平均随访7.4年的15480名患者中,服用Omega-3脂肪酸补充剂与安慰剂相比,对严重血管事件[非致命性心肌梗死、非致命性卒中、短暂性脑缺血发作(TIA)或血管性死亡]没有显著影响(hr0.97,95%ci 0.87-1.08)。
4.1型糖尿病
T1DM与高CVD风险相关,特别是在微量白蛋白尿和肾脏疾病患者中。结论性证据支持高血糖加速动脉粥样硬化的观点。新的证据强调了METs与T1DM的频繁共存,导致所谓的双糖尿病增加CVD风险。在血糖控制良好的T1DM患者中的血脂谱是“超正常”,并且其特征是低于正常的TG和LDL-C水平,高密度脂蛋白胆固醇水平通常在正常范围内或稍有升高。这可以通过皮下注射胰岛素来解释,胰岛素增加脂肪组织和骨骼肌中的LPL活性,从而提高VLDL颗粒的周转率。然而,两种HDL和LDL颗粒的成分都有潜在的致动脉粥样硬化性。
一致的数据显示他汀类药物在预防糖尿病患者心血管事件和降低心血管死亡率方面 的疗效,没有性别差异。包括18686名糖尿病患者在内的荟萃分析表明,每降低1.0 mmol/L(40 mg/dl)低密度脂蛋白胆固醇,他汀类药物诱导的低密度脂蛋白胆固醇降低可使全因死亡率降低9%,降低主要心血管事件发生率降低21%。 T1DM和T2DM患者有相似受益。在患有ACS的糖尿病患者中,强化他汀类药物治疗可降低全因死亡率和CV死亡率,并有助于减少动脉粥样硬化的进展。
5.糖尿病孕妇血脂异常的处理
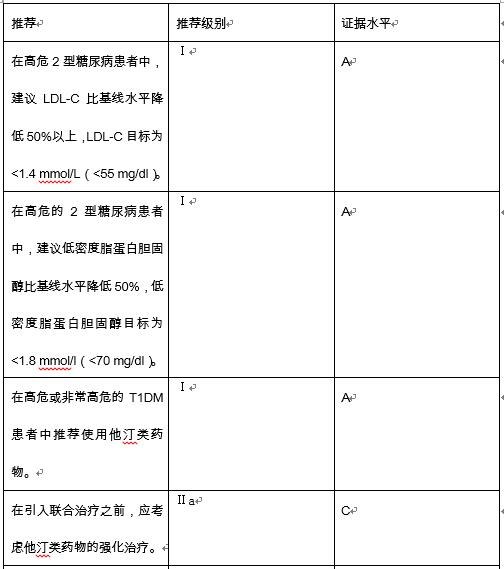
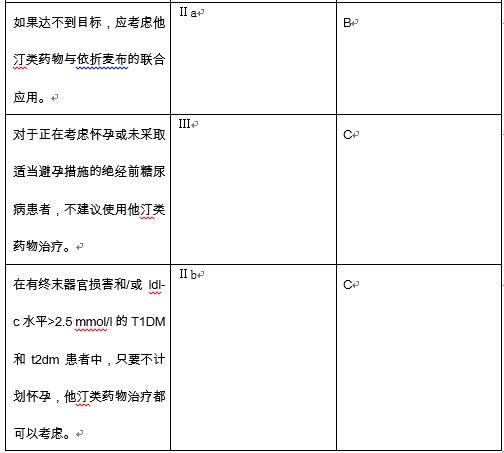
在T1DM和年轻发病的T2DM患者中,很少有证据表明他汀类药物治疗的起始年龄。为指导治疗,孕期未使用他汀类药物,计划妊娠的T1D1M和T2DM患者均应避免使用他汀类药物。如果年龄<30岁的糖尿病患者没有血管损伤的迹象,特别是微量白蛋白尿,那么将无症状患者的他汀类药物治疗推迟到30岁似乎是合理的。在这个年龄段以下,他汀类药物治疗应根据具体情况进行,同时考虑到微量白蛋白尿、终末器官损伤和周围LDL-C水平。糖尿病血脂异常的治疗建议见下表2。
表2糖尿病血脂异常的治疗建议

39健康网(www.39.net)专稿,未经书面授权请勿转载。

 39健康网
39健康网 糖尿病不是1型也不是2型
糖尿病不是1型也不是2型 重型糖尿病是二级糖尿病吗
重型糖尿病是二级糖尿病吗 常见糖尿病是哪一型糖尿病
常见糖尿病是哪一型糖尿病 糖尿病不是1型也不是2型
糖尿病不是1型也不是2型 糖尿病2型是不是重大疾病
糖尿病2型是不是重大疾病 瘦人得糖尿病是1型还是2型
瘦人得糖尿病是1型还是2型 吃什么能把糖尿病消除掉
吃什么能把糖尿病消除掉 甲亢有什么症状?关于甲亢的三个知识,你应该知道
甲亢有什么症状?关于甲亢的三个知识,你应该知道 “胖友”们注意,这个部位发黑一定要警惕!胰岛素抵抗发出的信号
“胖友”们注意,这个部位发黑一定要警惕!胰岛素抵抗发出的信号 代谢性疾病怎么防?做好四点,远离侵扰
代谢性疾病怎么防?做好四点,远离侵扰 尿酸异常升高,是疾病的“信号”!揪出高尿酸血症三大原因
尿酸异常升高,是疾病的“信号”!揪出高尿酸血症三大原因
















